
Содержание:
- Почему раньше УЗИ лёгких почти не использовали?
- Почему врачи всё чаще выбирают УЗИ?
- Как выбирают датчик для УЗИ у детей?
- Основы УЗИ лёгких у детей: что важно понимать?
- Как УЗИ помогает увидеть патологию?
- Почему УЗИ всё чаще заменяет рентген в критических ситуациях?
- Ателектаз или пневмония: как отличить?
- Почему УЗИ становится ключевым методом в детской диагностике?
Ультразвуковое исследование в последние годы стало одним из ключевых методов в детской медицине. Особенно это заметно в педиатрии и неонатологии, где важна не только точность диагностики, но и её безопасность для ребёнка.
Если раньше при подозрении на заболевания лёгких основным методом оставалась рентгенография, то сегодня УЗИ всё чаще используется как полноценная альтернатива или дополнение. Причина проста — оно позволяет получить необходимую информацию без лучевой нагрузки, что критически важно для детей.
Почему раньше УЗИ лёгких почти не использовали?
Долгое время считалось, что ультразвук плохо подходит для исследования лёгких. Воздух в тканях мешает прохождению сигнала, создавая искажения, поэтому метод долгое время применялся ограниченно.
Однако современные исследования изменили это представление. Оказалось, что врач может оценивать состояние лёгких не напрямую, а по характерным ультразвуковым признакам. Это открыло новые возможности диагностики, особенно в детской практике.
Как УЗИ помогает при заболеваниях у детей?
Сегодня ультразвук активно применяется в отделениях интенсивной терапии новорождённых и детей. Он позволяет не только выявлять изменения, но и наблюдать за состоянием ребёнка в динамике.
Это особенно важно при воспалительных заболеваниях, например пневмонии. В таких случаях требуется регулярный контроль, и УЗИ даёт возможность отслеживать течение болезни без повторных рентгенов или КТ.
Не только лёгкие: универсальность метода
Несмотря на активное развитие УЗИ лёгких, важно понимать, что это лишь одна из областей применения. В педиатрии ультразвук используется гораздо шире — для оценки внутренних органов, мягких тканей, сердца, суставов. УЗИ различных органов можно проводить прямо у постели ребёнка, без сложной подготовки и без дополнительного стресса.
Главный плюс — отсутствие облучения
Одно из ключевых преимуществ УЗИ — его безопасность. Метод не связан с ионизирующим излучением, поэтому может применяться столько раз, сколько необходимо. Это особенно важно для детей, где действует принцип минимизации лучевой нагрузки. Именно поэтому ультразвук всё чаще становится первым этапом диагностики, а более «тяжёлые» методы, такие как КТ, используются только при необходимости.
Быстро, удобно и информативно
Ещё одно важное преимущество — результат в реальном времени. Врач сразу видит изменения и может оперативно принять решение. Это позволяет быстрее начать лечение или скорректировать уже назначенную терапию. В ряде случаев такой подход помогает избежать более сложных и инвазивных процедур.
Почему врачи всё чаще выбирают УЗИ?
Современная педиатрия всё больше ориентируется на щадящие методы диагностики. УЗИ идеально вписывается в этот подход, сочетая безопасность, доступность и информативность.
Поэтому сегодня при большинстве жалоб или для контроля состояния ребёнка именно ультразвуковое исследование становится логичной отправной точкой.
Как выбирают датчик для УЗИ у детей?
Качество ультразвукового исследования во многом зависит от правильно выбранного датчика. У детей это особенно важно, потому что параметры исследования напрямую связаны с возрастом, размером тела и клинической задачей. В педиатрической практике врач не использует «один универсальный датчик» — выбор всегда подстраивается под конкретную ситуацию.
Какие датчики используются чаще всего?
Наиболее часто при исследовании грудной клетки у детей применяются три типа датчиков, каждый из которых решает свою задачу.
- Микроконвексный датчик считается одним из самых удобных в детской практике. Он хорошо подходит для исследования через межрёберные промежутки, а также позволяет оценивать лёгкие через диафрагму или область над грудиной. Если его нет, врач может использовать обычный конвексный датчик — он даёт достаточно качественное изображение, особенно при осмотре нижних отделов лёгких.
- Линейный датчик используется, когда нужна высокая детализация. С его помощью оценивают поверхность лёгких, плевру и грудную стенку. Именно он помогает увидеть мелкие изменения — например, небольшие очаги воспаления или начальные нарушения структуры ткани.
- Конвексный датчик с более низкой частотой чаще применяют у детей старшего возраста. Он даёт более «широкую картину» и позволяет оценить распространённость процесса — например, при обширной пневмонии или наличии жидкости в плевральной полости.
Как проходит исследование лёгких у ребёнка?
Иногда у ребёнка уже есть рентген, и тогда ультразвук используется прицельно — для более детальной оценки конкретной зоны. Но бывают ситуации, когда изменений на рентгене не видно, а симптомы есть. В таких случаях врач может провести полное ультразвуковое обследование грудной клетки.
Исследование выполняется поэтапно: специалист последовательно осматривает разные зоны — спереди, сбоку и сзади, сравнивая правую и левую стороны. Это позволяет не пропустить даже небольшие очаги воспаления.
Что это даёт на практике?
Правильный выбор датчика и техника исследования позволяют:
- выявлять даже небольшие изменения
- точно оценивать распространённость процесса
- контролировать состояние ребёнка в динамике
В итоге врач получает максимально полную картину без необходимости прибегать к более сложным и нагрузочным методам диагностики.
Основы УЗИ лёгких у детей: что важно понимать?
Чтобы ультразвуковое исследование лёгких было действительно информативным, важно не только оборудование, но и понимание базовых принципов метода. В детской практике это особенно актуально: исследование часто проводится в условиях стационара или даже у постели ребёнка, поэтому каждая деталь — от положения пациента до настроек аппарата — влияет на результат.
Правильный выбор датчика, глубины сканирования и зоны фокусировки позволяет получить максимально точную картину даже без сложной техники. Более того, УЗИ лёгких — один из редких методов, где ключевую роль играют не сами изображения тканей, а характерные «эхо-сигналы» и артефакты, по которым врач делает выводы о состоянии лёгких.
Почему УЗИ лёгких отличается от других исследований?
В отличие от большинства ультразвуковых исследований, здесь врач не «видит» лёгкие напрямую. Воздух в лёгких создаёт особые отражения сигнала — так называемые артефакты. Именно их анализ и позволяет определить, есть ли воспаление, жидкость или другие изменения.
Поэтому для такого исследования важно правильно настроить аппарат — например, отключить некоторые фильтры, которые обычно улучшают изображение, но в данном случае могут мешать диагностике.
Как проходит исследование у ребёнка?
УЗИ лёгких у детей проводится максимально щадяще. Ребёнка не нужно специально готовить, а само исследование можно выполнить прямо в палате. Врач может использовать разные подходы — через грудную клетку или через область под рёбрами — чтобы получить более полную картину. Такой комбинированный подход повышает точность диагностики и помогает не пропустить патологические изменения.
Какие признаки видит врач на УЗИ?
Во время исследования специалист ориентируется на характерные ультразвуковые признаки. Один из основных — это линия плевры, которая выглядит как яркая горизонтальная граница и движется при дыхании. Её подвижность — важный показатель нормальной работы лёгких.
Также врач оценивает так называемые A-линии (см. рис. 1) — повторяющиеся горизонтальные сигналы, которые обычно указывают на нормальное состояние лёгочной ткани.
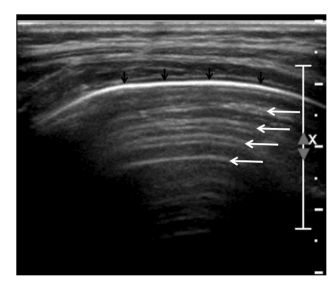
Рис.1 А-линии проявляются в виде множественных артефактных гиперэхогенных равноудаленных линий (белые стрелки), параллельных плевральной линии (черные стрелки), и присутствуют в нормальных аэрированных легких.
Если же появляются вертикальные «лучи» — B-линии (см. рис. 2), это может говорить о наличии воспаления или жидкости в лёгких. При этом сами по себе они не дают точный диагноз, но помогают понять, что в ткани есть изменения.
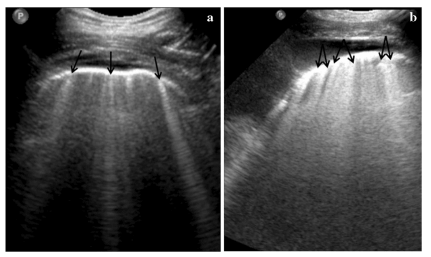
Рис.2 B-линии представляют собой вертикально ориентированные артефактные гиперэхогенные линии, которые берут начало от плевральной линии (стрелки), простираются к нижней части экрана и движутся синхронно со скольжением легкого. Наличие множественных B-линий, как показано здесь, указывает на интерстициальный процесс в легких
Отдельное значение имеет «скольжение лёгкого» — движение плевры во время дыхания. Его отсутствие или изменение может быть важным диагностическим признаком.
Как УЗИ помогает увидеть патологию?
Когда в лёгких появляются участки воспаления, они начинают выглядеть на УЗИ иначе — структура ткани становится похожей на печень. Это называется «тканеподобным» признаком и помогает выявить зоны поражения.
При наличии жидкости врач может использовать дополнительные режимы, чтобы отличить её от других изменений. Это особенно важно при подозрении на плевральный выпот, даже в небольшом объёме.
Почему это важно для диагностики?
Все эти признаки позволяют врачу быстро оценить состояние лёгких без сложных процедур. УЗИ помогает:
- выявить изменения на ранней стадии,
- контролировать течение заболевания,
- оценивать эффективность лечения.
И всё это — без облучения и без стресса для ребёнка.
Когда УЗИ грудной клетки особенно важно у детей?
Изначально ультразвуковое исследование грудной клетки применялось в довольно узком диапазоне задач — например, для выявления жидкости в плевральной полости или проведения процедур под контролем УЗИ.
Сегодня ситуация изменилась. В педиатрии, особенно в условиях реанимации и интенсивной терапии, УЗИ стало полноценным инструментом оценки состояния лёгких. Его главное преимущество — возможность быстро и безопасно обследовать ребёнка прямо у постели, без транспортировки и без лучевой нагрузки. Это особенно важно в тяжёлых состояниях, когда каждая минута имеет значение.
Почему УЗИ всё чаще заменяет рентген в критических ситуациях?
В современной практике всё больше внимания уделяется снижению лучевой нагрузки у детей. Именно поэтому ультразвук активно внедряется как альтернатива рентгену и КТ, особенно при необходимости повторных обследований.
Метод хорошо подходит для оценки не только плевры, но и периферических отделов лёгких. При этом он позволяет отслеживать состояние ребёнка в динамике — без риска накопленного облучения.
УЗИ при пневмотораксе: быстро и точно
Одно из самых важных применений УЗИ — диагностика пневмоторакса, состояния, при котором воздух попадает в плевральную полость и мешает нормальному дыханию.
В таких ситуациях ультразвук особенно ценен, потому что:
- его можно выполнить сразу, у постели ребёнка;
- он позволяет выявить даже небольшие объёмы воздуха;
- исследование можно повторять столько раз, сколько необходимо.
Это делает его незаменимым инструментом в экстренной помощи.
Как врач понимает, что есть пневмоторакс?
Диагностика строится не на одном признаке, а на совокупности ультразвуковых сигналов. Один из ключевых — отсутствие движения плевры при дыхании. В норме она «скользит», и это хорошо видно на УЗИ. Если движения нет, это может быть тревожным сигналом.
Однако важно понимать, что этот признак не всегда однозначен. Подобная картина может наблюдаться и при других состояниях, поэтому врач всегда оценивает ситуацию комплексно.
Дополнительно обращают внимание на наличие или отсутствие характерных вертикальных сигналов (B-линий) (см. рис. 3). Их наличие, как правило, исключает пневмоторакс, но их отсутствие само по себе ещё не подтверждает диагноз.
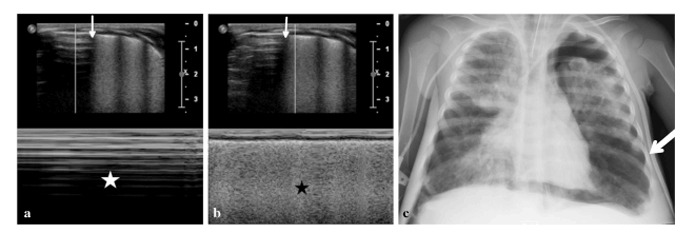
Рис.3 На первом изображении (a) видно ровные параллельные линии — это значит, что лёгкое не двигается из-за пневмоторакса. Ниже (b) появляется так называемый «признак берега» — участок, где лёгкое всё ещё движется нормально. Граница между этими зонами называется «точка лёгкого» — она показывает место, где начинается пневмоторакс. На рентгене (c) также видно большое скопление воздуха слева, а стрелка указывает на ту же самую границу.
Очень важным признаком считается так называемая «точка лёгкого» — граница между нормальной и изменённой зоной. Её обнаружение практически точно указывает на наличие пневмоторакса, если он не тотальный.
Почему важно учитывать все признаки вместе?
УЗИ — это метод, где многое зависит от интерпретации. Ни один отдельный признак не используется изолированно. Только совокупность данных позволяет поставить точный диагноз. Именно поэтому исследование должно проводиться специалистом, который понимает, как различать похожие состояния и учитывать клиническую картину.
УЗИ при дыхательной недостаточности у новорождённых
Ещё сравнительно недавно диагноз респираторного дистресс-синдрома (RDS) у недоношенных детей ставился преимущественно по рентгену. УЗИ рассматривалось скорее как дополнительный метод.
Сегодня ситуация изменилась: ультразвуковое исследование лёгких показывает более высокую чувствительность и позволяет выявлять проблему на более ранних этапах — ещё до выраженного ухудшения состояния ребёнка.
RDS развивается из-за недостатка сурфактанта — вещества, которое «расправляет» альвеолы. В результате они спадаются, нарушается газообмен и возникает дыхательная недостаточность.
Как выглядит RDS на УЗИ
Ультразвуковая картина при этом состоянии достаточно характерная, хотя и может меняться в зависимости от стадии заболевания.
Врач обращает внимание на несколько ключевых признаков:
- неровная, «размытая» плевральная линия
- отсутствие нормальных A-линий
- множественные B-линии, которые могут сливаться между собой
- эффект «белого лёгкого» — когда ткань практически полностью заполнена сигналами
- возможные участки уплотнения (консолидации)
Важно, что эти изменения появляются раньше, чем ухудшаются показатели дыхания. Это даёт возможность начать лечение быстрее.
Как УЗИ помогает оценить эффективность лечения?
После введения сурфактанта состояние лёгких начинает улучшаться, но не всегда это сразу видно по ультразвуку. Сначала расправляются альвеолы, а жидкость в ткани может сохраняться дольше. Тем не менее, динамика хорошо отслеживается.
Постепенно врач видит:
- уменьшение зон уплотнения
- снижение количества B-линий
- появление A-линий — признака восстановления аэрации
Таким образом, УЗИ становится удобным инструментом для контроля лечения без повторных рентгенов.
Почему УЗИ важно для прогноза?
Если признаки интерстициального отёка сохраняются долго, это может указывать на риск формирования бронхолёгочной дисплазии. В этом случае регулярное УЗИ помогает не просто наблюдать, а вовремя скорректировать лечение.
Транзиторное тахипноэ новорождённых: что видно на УЗИ
Это состояние часто встречается у детей, особенно после кесарева сечения, когда жидкость в лёгких не успевает полностью уйти. На УЗИ формируется так называемая картина «влажного лёгкого» — из-за избытка жидкости и отёка.
Самый характерный признак — «двойная точка лёгкого». Это граница между:
- нормально аэрированными участками (с A-линиями)
- зонами с отёком (с выраженными B-линиями)
Раньше этот признак считался практически уникальным, но сейчас известно, что он может встречаться и при других состояниях (см. рис. 4). Поэтому его всегда оценивают вместе с клинической картиной.
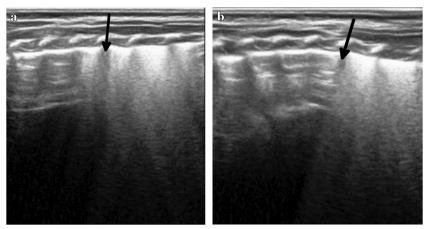
Рис.4 У доношенной новорождённой с дыхательными нарушениями на УЗИ грудной клетки видно характерную картину. На обоих изображениях (справа и слева) заметна «двойная точка лёгкого» (double lung point) — это граница между разными участками лёгкого. Выше этой линии лёгкое выглядит нормально (видны A-линии — признак хорошей воздушности), а ниже — есть признаки жидкости в ткани лёгкого (сливающиеся B-линии, так называемое «белое лёгкое»). Это означает, что часть лёгкого уже работает нормально, а часть ещё содержит жидкость и не полностью расправилась.
УЗИ при пневмонии у детей: современный подход к диагностике
Ультразвуковое исследование лёгких сегодня активно используется для диагностики пневмонии у детей. Это один из самых востребованных сценариев применения метода в педиатрии.
Однако важно понимать: несмотря на высокую точность УЗИ, различить бактериальную и вирусную пневмонию только по изображению бывает непросто. Тем не менее, есть ряд косвенных признаков, которые помогают врачу ориентироваться.
Например, крупные участки уплотнения (более 2 см) и одиночный очаг чаще указывают на бактериальную природу. В то время как множественные мелкие изменения больше характерны для вирусных инфекций.
Как выглядит пневмония на УЗИ?
Картина зависит от причины и стадии заболевания, но есть типичные изменения, которые врач ищет при исследовании.
Чаще всего при вирусной пневмонии (см. рис. 5) наблюдается:
- множественные B-линии, иногда сливающиеся в «матовое стекло»
- небольшие субплевральные участки уплотнения
- неровная и утолщённая плевральная линия
При этом жидкость в плевральной полости встречается редко.
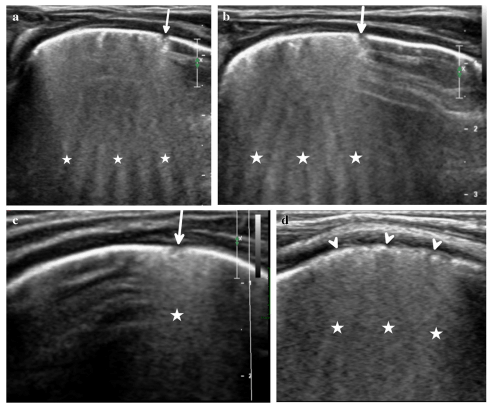
Рис.5 У 7-дневного новорождённого с пневмонией, вызванной COVID-19, на УЗИ лёгких видны характерные изменения. На изображениях с обеих сторон грудной клетки заметны небольшие участки уплотнения прямо под плеврой (отмечены стрелками) — это очаги воспаления. Линия плевры выглядит неровной (указано треугольниками), что тоже говорит о повреждении лёгочной ткани. Также на всех снимках видны множественные сливающиеся B-линии (звёздочки) — признак жидкости и воспаления в лёгких.
Похожая картина наблюдается и при COVID-19 у детей — с преобладанием мелких очагов и выраженных B-линий.
Что происходит при более тяжёлых формах?
Если заболевание прогрессирует, в лёгочной ткани появляются участки консолидации — зоны, где воздух замещается жидкостью. На УЗИ такие участки начинают напоминать по структуре печень — это так называемый «тканеподобный признак» или гепатизация.
Внутри этих зон можно увидеть бронхограммы — светлые ветвящиеся структуры.
Если они «движутся» при дыхании, это важный диагностический сигнал: он помогает отличить пневмонию от ателектаза (спадения лёгкого).
Почему важно оценивать кровоток?
Современное УЗИ позволяет не только «увидеть» изменения, но и оценить кровоснабжение поражённого участка с помощью допплера. Это имеет большое значение для прогноза:
- при хорошем кровотоке воспаление обычно протекает легче
- при снижении кровоснабжения возрастает риск осложнений
- при отсутствии кровотока возможно развитие некроза лёгочной ткани
Интересно, что степень кровоснабжения напрямую связана с длительностью лечения: чем хуже перфузия, тем дольше может потребоваться восстановление.
Осложнения пневмонии: что показывает УЗИ?
В ряде случаев воспаление может осложняться разрушением лёгочной ткани. УЗИ помогает вовремя это заметить:
- зоны некроза выглядят как тёмные участки без кровотока
- полости с воздухом могут указывать на формирование каверн
- абсцессы визуализируются как округлые образования с жидкостью
Такая диагностика особенно важна, потому что позволяет скорректировать лечение на раннем этапе.
Ателектаз или пневмония: как отличить?
Иногда клиническая картина похожа, и именно УЗИ помогает провести дифференциальную диагностику. При ателектазе лёгкое также выглядит «плотным», но есть важное отличие: в бронхах нет движения воздуха. При пневмонии же врач может наблюдать динамическое движение внутри бронхов — это ключевой признак, который помогает избежать ошибки.
Почему УЗИ становится стандартом при пневмонии?
Современные исследования показывают, что чувствительность УЗИ при выявлении пневмонии у детей достигает 93–95%, а специфичность — до 96%.
Это означает, что метод:
- надёжно выявляет заболевание
- позволяет наблюдать его в динамике
- снижает необходимость в рентгене
УЗИ лёгких при пневмонии — это быстрый, безопасный и информативный метод, который уже стал стандартом в современной педиатрии. Он помогает врачу не только поставить диагноз, но и понять, насколько серьёзно заболевание, есть ли осложнения и как ребёнок реагирует на лечение.
Почему УЗИ становится ключевым методом в детской диагностике?
Ультразвуковое исследование лёгких сегодня занимает всё более важное место в диагностике у новорождённых и детей. Метод сочетает в себе сразу несколько критически важных преимуществ: он безопасен, не требует облучения, не вызывает дискомфорта и может проводиться прямо у постели ребёнка — даже в тяжёлом состоянии.
Именно поэтому УЗИ особенно ценно при таких состояниях, как пневмония, дыхательные нарушения у новорождённых, скопление жидкости в плевральной полости или пневмоторакс. Врач получает возможность не просто поставить диагноз, а наблюдать за изменениями в реальном времени и своевременно корректировать лечение.
При этом важно понимать, что у метода есть и свои ограничения. Результат во многом зависит от опыта специалиста, а некоторые зоны лёгких могут быть труднодоступны для визуализации — например, глубоко расположенные участки или области, перекрытые воздухом.
Тем не менее, преимущества ультразвука значительно перевешивают эти ограничения. За последние годы его роль в неонатологии и педиатрии существенно выросла, и сегодня он всё чаще используется не только как дополнительный, но и как один из основных методов диагностики.
Когда стоит записаться на детское УЗИ?
Если у ребёнка есть симптомы со стороны дыхательной системы — одышка, кашель, частое дыхание, высокая температура или затяжное восстановление после инфекции — важно не откладывать диагностику.
УЗИ позволяет быстро понять, что происходит в лёгких, без лишней нагрузки на организм ребёнка. В нашей клинике вы можете пройти детское УЗИ с опытными специалистами и получить понятное заключение уже во время приёма.
Источники:
- Sameshima, Y., García-Bayce, A., Oranges, F. et al. Echoes of change: lung ultrasound revolutionizing neonatal and pediatric respiratory care. Pediatr Radiol 55, 1767–1782 (2025). doi.org/10.1007/s00247-025-06300-8
- Lichtenstein DA (2005) Lung ultrasound in the critically ill. Clin Intensive Care 16:79–87
- Lichtenstein DA, Mézière G, Biderman P et al (1997) The comettail artifact. Am J Respir Crit Care Med 156:1640–1646
- Shelmerdine SC, Lovrenski J, Caro-Domínguez P et al (2020) Coronavirus Disease 2019 (COVID-19) in children: a systematic review of imaging findings. Pediatr Radiol 50:1217–1230
- Sönmez LO, Katipoğlu B, Vatansev H et al (2021) The impact of lung ultrasound on coronavirus disease 2019 pneumonia suspected patients admitted to emergency departments. Ultrasound Q 37:261–266
- La Regina DP, Pepino D, Nenna R et al (2022) Pediatric COVID19 follow-up with lung ultrasound: a prospective cohort study. Diagnostics 12:2202
- Goske MJ, Applegate KE, Boylan J et al (2008) The image gently campaign: working together to change practice. Am J Roentgenol 190:273–274


